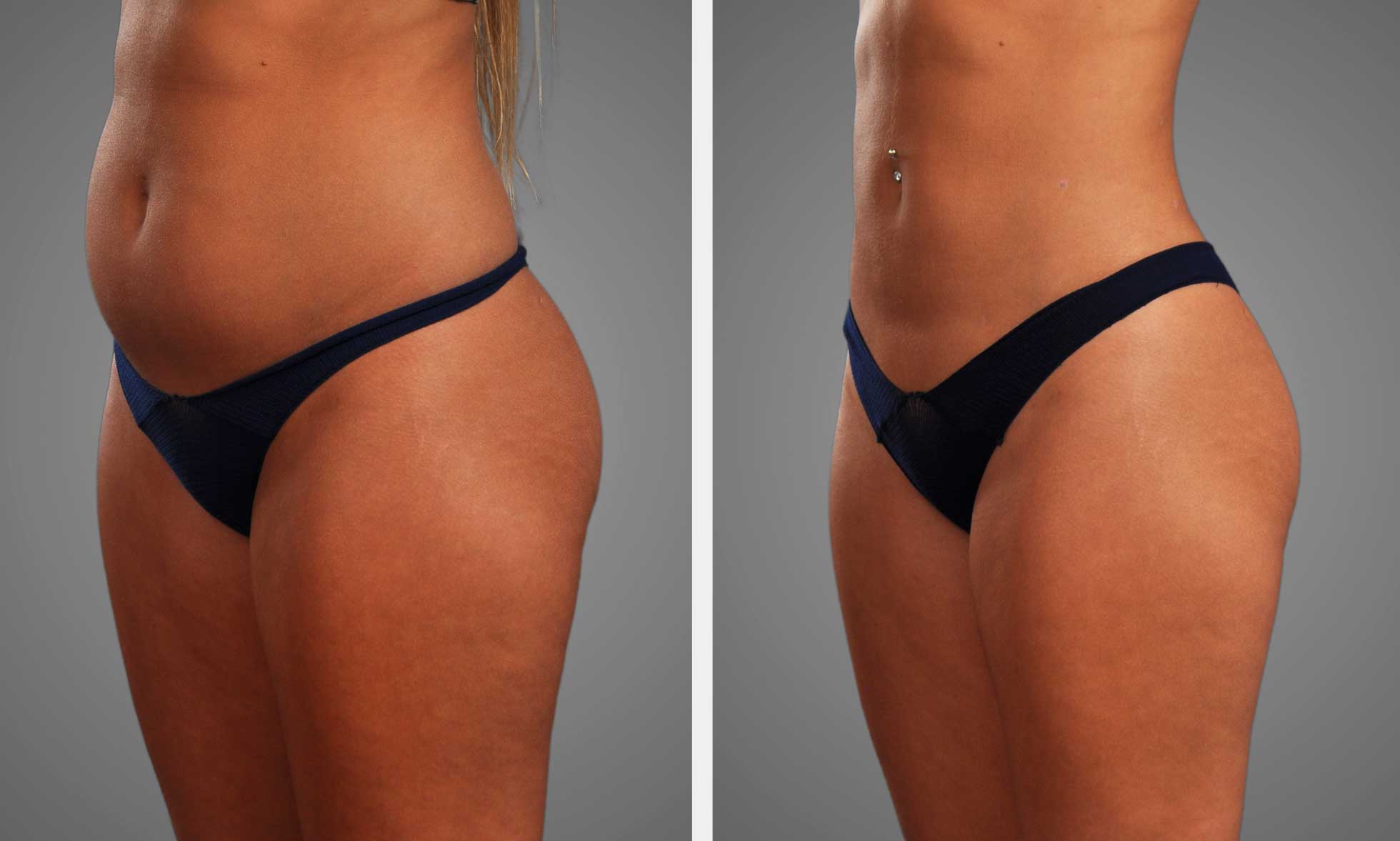
Conclusiones clave
- Identifica y comunica los riesgos específicos de la liposucción en pacientes anticoagulados para evaluar si el procedimiento es seguro y planificar medidas preventivas.
- Valora el balance entre sangrado y trombosis mediante una evaluación preoperatoria completa que incluya historial, pruebas de coagulación y un plan claro de suspensión o terapia puente.
- Adopta técnicas quirúrgicas y anestésicas meticulosas y protocolos especializados para reducir hemorragias, hematomas y problemas de cicatrización.
- Implementa un plan perioperatorio individualizado que detalle tiempos de suspensión y reinicio de anticoagulantes y registre todas las decisiones en la historia clínica.
- Establece vigilancia postoperatoria estrecha con movilización temprana, uso de medias de compresión y controles frecuentes para detectar sangrado o trombosis de forma precoz.
La liposucción y anticoagulantes riesgos son complicaciones que aumentan sangrado y hematomas durante y después de la cirugía. El uso de fármacos como la warfarina, rivaroxabán o aspirina eleva el riesgo de hemorragia y puede retrasar la cicatrización. Evaluar historial médico, pruebas de coagulación y ajustar o suspender medicación bajo supervisión médica reduce riesgos. En el cuerpo del artículo se detallan recomendaciones clínicas y opciones seguras para manejo pre y postoperatorio.
Riesgos Principales
La liposucción en pacientes que reciben anticoagulantes presenta riesgos específicos que deben evaluarse antes de la cirugía. Estos riesgos abarcan desde sangrados y hematomas hasta problemas de cicatrización y eventos tromboembólicos si se suspende la medicación. Es clave identificar factores añadidos —como obesidad (IMC >30), edad, tabaquismo, terapia hormonal, duración operatoria larga o combinar procedimientos— que elevan la probabilidad de complicaciones y ajustar la estrategia perioperatoria según evaluaciones validadas (por ejemplo, puntuación Caprini).
1. Hemorragia Excesiva
Los anticoagulantes reducen la capacidad del cuerpo para formar coágulos, lo que aumenta el sangrado durante y después de la liposucción. Controlar el sangrado se vuelve más difícil cuando la coagulación está alterada; la succión y las múltiples cánulas pueden lesionar pequeños vasos que no se sellan con facilidad. Consecuencias de sangrados no controlados incluyen necesidad de transfusión, reintervención quirúrgica para hemostasia y mayor estancia hospitalaria. Vigilar signos vitales, hemoglobina y el drenaje en las primeras 24–72 horas ayuda a detectar hemorragia precoz; medidas prácticas incluyen control estricto de presión arterial y revisión quirúrgica inmediata si el drenaje aumenta o la paciente presenta taquicardia y caída de hemoglobina.
2. Hematomas Severos
Los hematomas ocurren con mayor frecuencia y son más extensos en pacientes anticoagulados. Síntomas que avisan: dolor localizado intenso, aumento del volumen, equimosis progresiva y sensación de tensión en la zona operada. Hematomas grandes retrasan la recuperación, aumentan la tensión sobre la piel, y sirven como foco para infecciones secundarias; en algunos casos precisan drenaje quirúrgico. Documentar la extensión inicial y comparar la evolución en consultas sucesivas permite decidir si intervenir. Registrar fotos y volúmenes de drenaje facilita el manejo y la comunicación entre equipo y paciente.
3. Cicatrización Deficiente
El uso de anticoagulantes y la presencia de hematomas elevan la probabilidad de mala cicatrización. Factores que empeoran la sanación incluyen infección, mala irrigación tisular, tabaquismo y obesidad. Una herida que no cierra bien afecta el resultado estético y la función, provocando asimetrías, necrosis local o retracciones cutáneas. Seguimiento cercano con curas, control de infección y, si hace falta, desbridamiento o reajuste del tratamiento anticoagulante son medidas recomendadas.
4. Complicaciones Anestésicas
En pacientes anticoagulados hay mayor riesgo de sangrado en el sitio de punción para anestesia regional o venosa. Ajustar la técnica anestésica y evitar maniobras que incrementen el riesgo de sangrado son necesarios; la anestesia local con sedación puede ser más segura que anestesia general en algunos casos. Monitorización intraoperatoria estricta y protocolos de emergencia listos para hemorragia o reacción adversa son obligatorios.
5. Tromboembolismo Paradójico
Tromboembolismo paradójico implica paso de coágulos venosos a la circulación arterial, y puede relacionarse con cambios en la anticoagulación. Suspender anticoagulantes sin plan aumenta riesgo de trombosis; la inmovilidad postoperatoria y combinar procedimientos elevan aún más ese riesgo. Implementar medidas preventivas —movilización temprana, heparina profiláctica según riesgo, medias compresivas— y usar la puntuación Caprini para guiar decisiones reduce eventos.
Evaluación Preoperatoria
La evaluación preoperatoria confirma el riesgo quirúrgico y permite prever complicaciones durante y después de la liposucción en pacientes que usan anticoagulantes. Incluye historia clínica, examen físico y pruebas de laboratorio para definir un plan seguro y personalizado.
Elementos clave a considerar
- Historia médica completa y registro de anticoagulantes actuales.
- Revisión de comorbilidades: cardiopatía, historia de trombosis, enfermedad hepática.
- Pruebas de coagulación: TP/INR, TTPa, conteo plaquetario, creatinina.
- Riesgo trombótico según ACCP para valorar puente terapéutico.
- Calendario de suspensión y reinicio de fármacos anticoagulantes.
- Disponibilidad de agentes reversores (protamina, reversores NOAC).
- Documentación y lista de verificación prequirúrgica.
- Comunicación con todo el equipo: cirujano, anestesiólogo, hematología.
Consulta Médica
Obtener un historial detallado incluye medicación, dosis, fecha de la última toma y razones de anticoagulación. Identificar comorbilidades como insuficiencia renal, antecedentes de hemorragia o infartos ayuda a clasificar riesgo. Discutir expectativas y riesgos con el paciente reduce malentendidos y permite decidir entre técnicas menos invasivas o posponer la cirugía. Todo lo conversado debe quedar por escrito en la historia clínica y firmarse el consentimiento informado.
Pruebas de Coagulación
Solicitar TP/INR para warfarina o acenocoumarol, TTPa si hubo uso de heparina, y conteo de plaquetas como base. Interpretar INR alto como mayor riesgo de sangrado; un INR fuera del rango objetivo puede requerir ajuste o retraso. Repetir pruebas si la medicación cambia en días previos; por ejemplo, iniciar o detener NOAC altera el plan. Registrar valores base facilita comparar resultados posoperatorios y detectar tendencias.
Plan de Suspensión
Establecer un cronograma claro: warfarina 5 días antes, acenocoumarol 2–3 días antes; NOACs 24–36 horas para procedimientos de bajo sangrado y 48 horas para alto riesgo. Suspender demasiado pronto eleva riesgo trombótico; hacerlo tarde aumenta sangrado. Para pacientes con alto riesgo trombótico, considerar terapia puente según ACCP y coordinar con hematología. Coordinar con anestesia y enfermería garantiza que todos conocen fechas y órdenes. Documentar el plan en la historia y en la lista de verificación evita errores y mejora la seguridad perioperatoria.
Manejo de Anticoagulantes
El manejo de anticoagulantes en pacientes sometidos a liposucción busca reducir el riesgo de tromboembolismo venoso (VTE) sin aumentar excesivamente el sangrado quirúrgico. La evaluación previa, la planificación individual y la comunicación entre cirujano, anestesiólogo y médico tratante son esenciales. Herramientas como la puntuación de Caprini ayudan a estratificar riesgo y a decidir profilaxis; factores como IMC >30, uso de anestesia general, terapia hormonal, tabaquismo y procedimientos combinados elevan el riesgo y deben considerarse al planear el manejo.
Terapia Puente
La terapia puente consiste en suspender un anticoagulante oral y administrar heparina (generalmente HBPM) hasta el procedimiento, reiniciando luego el anticoagulante oral cuando el riesgo de sangrado sea menor. Está indicada en pacientes con alto riesgo trombótico: prótesis valvular mecánica, fibrilación auricular con riesgo alto, trombosis venosa reciente, o historia reciente de embolia pulmonar.
El uso de heparinas de bajo peso molecular como puente ofrece ventajas: vida media corta, dosificación predecible y menor necesidad de control de laboratorio. Riesgos incluyen sangrado quirúrgico y hematomas que pueden complicar la liposucción. Ejemplo: paciente con fibrilación auricular y Caprini alto puede recibir HBPM 48–24 horas antes, suspendiendo la dosis 12–24 horas preoperatorio según función renal.
La transición requiere plan claro: suspender anticoagulante oral (p. ej. warfarina 5 días antes), iniciar HBPM cuando INR <2, y detener HBPM la última dosis 12–24 horas antes de la cirugía. Tras la cirugía, reiniciar HBPM cuando el riesgo de sangrado sea aceptable y luego volver al anticoagulante oral cuando la hemostasia esté estable. Monitorizar hemoglobina, signos de sangrado y función renal durante todo el proceso.
Tiempos de Reinicio
Reiniciar anticoagulantes tras liposucción depende del balance entre sangrado y trombosis. En procedimientos con mínimo sangrado y hemostasia impecable, reinicio puede considerarse a las 24–48 horas; con drenajes activos o hemorragia, retrasar 48–72 horas o más.
Factores que influyen: estabilidad hemodinámica, grado de drenaje y ecchymosis, complejidad de la cirugía, IMC, uso de anestesia general, terapia hormonal y presencia de otras enfermedades trombóticas. Anotar Caprini y revisar si la liposucción fue combinada con otros procedimientos para ajustar tiempo.
Reinicio prematuro puede causar hematomas, infección de herida y necesidad de reintervención; reinicio tardío aumenta riesgo de TVP y embolia pulmonar, principal causa de muerte postoperatoria en cirugía estética. Registrar fecha y hora exacta del reinicio en la historia clínica y documentar motivos del momento elegido mejora seguridad y continuidad del cuidado.
Tipos de anticoagulantes e implicaciones en cirugía:
- Antivitamina K (warfarina): requiere puente si alto riesgo; monitorizar INR.
- Anticoagulantes orales directos (DOACs): vida media corta; suspender según función renal.
- Heparina no fraccionada: uso en hospital; monitorizar TTPa.
- Heparinas de bajo peso molecular (HBPM): opción de puente ambulatorio; ajustar por peso y función renal.
- Antiplaquetarios (aspirina, clopidogrel): valorar riesgo/beneficio; a veces suspender.
Se sugiere crear una tabla comparativa de opciones de manejo para uso clínico.
Protocolo Quirúrgico
El protocolo quirúrgico para pacientes en tratamiento anticoagulante requiere planificación clara y pasos concretos que reduzcan riesgo de sangrado y trombosis. A continuación se detalla un esquema numerado con medidas preoperatorias, intraoperatorias y postoperatorias, seguido de recomendaciones sobre técnica, material y un checklist especializado.
- Evaluación preoperatoria completa
- Revisar historia clínica: edad, índice de masa corporal, terapia hormonal, antecedentes familiares de trombosis y tiempo quirúrgico esperado.
- Calcular score de riesgo venoso con la escala de Caprini para estratificar riesgo; recordar que ninguna escala es específica para liposucción, por lo que hay que interpretar en contexto.
- Valorar suspensión o ajuste de anticoagulantes y AINEs según tipo de fármaco y riesgo trombótico; coordinar con el médico que indicó la anticoagulación.
- Decisión sobre tromboprofilaxis
- Considerar métodos mecánicos como medias elásticas (ME) y compresión intermitente (CMI) en casi todos los pacientes.
- Evaluar profilaxis farmacológica con HNF o HBPM en pacientes de riesgo moderado-alto; estudios muestran reducción de VTE y sin profilaxis la DVT puede llegar a ~19% y embolia hasta 1.6%.
- Tener en cuenta que solo 43% de cirujanos plásticos usan tromboprofilaxis según encuesta ASAPS; documentar justificación clínica.
- Técnica quirúrgica meticulosa para minimizar sangrado
- Usar infiltración tumescente con solución vasoconstrictora adecuada para disminuir sangrado.
- Mantener planos tromboprotectores: evitar cortes amplios y respetar límites anatómicos.
- Trabajar con movimientos suaves y cannulas apropiadas para el área; reducir tiempo quirúrgico sin sacrificar precisión.
- Instrumental y técnicas específicas para reducir complicaciones
- Preferir cannulas de calibre adecuado y punta atraumática; aspiración controlada en negativo moderado.
- Uso de coagulación bipolar selectiva y electrocirugía en bajas intensidades para hemostasia puntual.
- Preparación para transfusión o hemoderivados en casos de sangrado no controlado, y kits de emergencia disponibles.
- Manejo intraoperatorio y postoperatorio cercano
- Mantener monitorización de signos vitales y pérdida estimada de sangre; documentar volumen aspirado.
- Iniciar medidas mecánicas inmediatamente postoperatorias y considerar HBPM según riesgo, volumen de lipoaspirado y tiempo quirúrgico.
- Educar sobre signos de VTE y PTE; programar seguimientos tempranos y acceso rápido ante síntomas.
- Checklist quirúrgico especializado
- Ítems: revisión de anticoagulación, score Caprini, plan de tromboprofilaxis (ME/CMI/HBPM), volumen estimado, tiempo máximo previsto, equipo de hemostasia preparado, consentimiento informado que incluya riesgo de PTE (mortalidad 19.1–20 por 100,000).
Perspectiva del Cirujano
El cirujano evalúa riesgos y toma decisiones basadas en la historia clínica, la condición actual y las expectativas del paciente. Antes de cualquier liposucción se revisan antecedentes de trastornos de la coagulación, uso de anticoagulantes, enfermedades cardiovasculares, diabetes y estado mental. Esta evaluación guía modificaciones en la técnica, pruebas adicionales y el plan de seguimiento.
El Factor Humano
El equipo y la comunicación son clave. Un cirujano no opera solo: anestesiólogo, enfermería y personal técnico deben entender el plan y los puntos críticos. Errores humanos comunes incluyen omitir la suspensión de anticoagulantes indicada, mala identificación del sitio quirúrgico, y fallos en el conteo de material. Estos errores aumentan riesgos en pacientes anticoagulados.
La fatiga y el estrés cambian la toma de decisiones. Jornadas largas y multitarea elevan la probabilidad de pasos omitidos o decisiones apresuradas. Simulacros y capacitaciones periódicas reducen esa variabilidad; practicar respuestas a hemorragias o a reacciones adversas mejora el tiempo de reacción. Recomiendo simulacros trimestrales y revisión de protocolos con escenarios que incluyan pacientes con diabetes o enfermedad cardiovascular.
Comunicación clara en quirófano evita ambigüedades. Uso de checklists y “time outs” antes del primer corte ayuda a confirmar medicamentos recientes, pruebas de coagulación y plan anestésico.
Tecnología Asistida
La tecnología puede bajar complicaciones. Herramientas como bisturí ultrasónico, selladores vasculares, cánulas con succión controlada y sistemas de electrocauterio de última generación permiten un corte más preciso y menos sangrado. También existen dispositivos de imagen intraoperatoria que ayudan a mapear áreas a tratar.
La monitorización avanzada —oximetría, presión arterial invasiva en casos seleccionados y control hemodinámico continuo— mejora la seguridad intraoperatoria y detecta cambios tempranos. En pacientes con antecedentes cardiovasculares, monitorización estrecha es esencial.
Evaluar costo-beneficio es práctico: no todas las clínicas pueden costear tecnología de punta; priorizar selladores vasculares y monitorización mejora resultados a corto plazo. Mantener el equipo actualizado, y formar al personal en su uso, evita mal uso que podría aumentar riesgos.
Comunicación Paciente-Médico
Informar claramente sobre riesgos y cuidados es responsabilidad del cirujano. Debe discutirse la posibilidad de sangrado, hematomas, cicatrices, infección y resultados estéticos variables. También hablar de expectativas: la liposucción no sustituye una dieta ni ejercicio; pacientes con expectativas irreales suelen quedar insatisfechos.
Temas clave en la consulta: historia médica completa, medicamentos (incluidos anticoagulantes y AINEs), pruebas preoperatorias, riesgos específicos por diabetes o enfermedad cardiovascular, y el plan de manejo perioperatorio. Entregar folletos escritos y consentimientos firmados refuerza la comprensión.
Documentar todas las decisiones y justificaciones clínicas en el expediente es obligatorio: registros de conversaciones, pruebas solicitadas, recomendaciones de suspensión de fármacos y plan de seguimiento. El seguimiento y la adhesión a instrucciones postoperatorias reducen complicaciones y optimizan resultados.
Cuidados Postoperatorios
La fase postoperatoria tras una liposucción en pacientes anticoagulados requiere vigilancia sistemática y medidas específicas para reducir riesgo de sangrado y tromboembolia. A continuación se detallan las medidas esenciales, con instrucciones prácticas para equipo clínico y pacientes.
- Mantener registro diario de signos vitales, drenajes, volumen y características de sangrado.
- Control estricto del dolor y ajuste analgésico para facilitar la movilización.
- Hidratación adecuada oral o intravenosa según necesidad, con seguimiento de diuresis.
- Uso de medias de compresión graduada desde el postoperatorio inmediato.
- Inicio precoz de movilización asistida y ejercicios respiratorios y de movilidad articular.
- Profilaxis farmacológica según estratificación de riesgo: dosis y ventanas de suspensión/retorno de anticoagulantes documentadas.
- Programar controles postoperatorios con horarios fijos y comunicación clara al paciente.
- Lista de verificación diaria para enfermería: medicación, sangrado, dolor, temperatura, movilidad, estado de la piel y signos de trombosis.
Movilización Temprana
Iniciar movilización lo antes posible reduce riesgo de trombosis y mejora el drenaje linfático. La evidencia muestra que caminar y ejercicios suaves de las extremidades disminuyen la estasis venosa y aceleran recuperación. Adaptar el plan a la condición clínica: pacientes mayores o con comorbilidades pueden requerir movilización asistida y sesiones más cortas pero frecuentes. Registrar el progreso en la hoja de enfermería, anotando distancia recorrida, tolerancia y signos de intolerancia como dolor o mareo.

Medias de Compresión
Las medias de compresión graduada ayudan a prevenir tromboembolismo venoso y a controlar edema posquirúrgico. Beneficios: mejor retorno venoso, reducción de dolor y menor riesgo de trombosis. Elegir talla y tipo según circunferencia y nivel de compresión recomendado por protocolo (p. ej., 20–30 mmHg para riesgo moderado); medir muslo/pantorrilla y considerar medias abiertas si hay vendaje. Supervisar el uso correcto: colocación, ausencia de pliegues y retirada según indicación médica; documentar tolerancia y eficacia en cada visita, incluyendo signos de isquemia o dolor focal.
Vigilancia Estricta
Monitorizar signos vitales, sangrado y signos de trombosis con alta frecuencia evita que síntomas pasen desapercibidos. Establecer horarios fijos para controles: cada 2–4 horas en primeras 24 h, luego según evolución. Actuar rápidamente ante cualquier signo de complicación: aumento de dolor súbito, taquicardia, caída de hemoglobina, hematoma progresivo o signos de trombosis venosa. Mantener registro detallado de todas las observaciones y acciones tomadas optimiza seguridad del paciente y facilita comunicación entre equipos. La evaluación preoperatoria y la estratificación de riesgo determinan necesidad de heparina u otras medidas; la edad y comorbilidades elevan riesgo y deben reflejarse en plan de cuidados.
Conclusión
La liposucción y el uso de anticoagulantes aumentan el riesgo de sangrado y hematomas. Evaluar el historial médico y ajustar o cambiar la medicación reduce ese riesgo. El cirujano y el equipo deben coordinar con el médico que receta los anticoagulantes. Aplicar técnicas quirúrgicas menos invasivas y controlar la presión y el tiempo quirúrgico mejora la seguridad. Vigilar signos de sangrado y trombosis en las horas y días postoperatorios permite intervenciones rápidas. Un plan claro de manejo farmacológico y cuidados locales ofrece resultados más predecibles. Para seguir, pedir una consulta con el cirujano y revisar la lista de medicamentos con el especialista que maneja los anticoagulantes.
Preguntas frecuentes
¿Por qué los anticoagulantes aumentan el riesgo en una liposucción?
Los anticoagulantes reducen la capacidad de coagulación. Esto eleva el riesgo de sangrado intraoperatorio y hematomas postoperatorios, complicando la cirugía y la recuperación.
¿Cómo se evalúa el riesgo antes de operar a un paciente en anticoagulación?
Se revisa historial médico, tipo de anticoagulante, pruebas de coagulación y la razón para anticoagulación. También se coordina con el médico que prescribe el fármaco.
¿Cuándo es seguro suspender un anticoagulante antes de la liposucción?
El tiempo varía según el fármaco y la indicación. Por ejemplo, anticoagulantes orales suelen suspenderse entre 3 y 7 días con supervisión médica. Siempre siga la indicación del especialista.
¿Se puede usar heparina de bajo peso molecular como puente?
En algunos casos se usa “puente” con heparina de bajo peso molecular. La decisión depende del riesgo trombótico y hemorrágico y debe tomarse junto al cardiólogo o hematólogo.
¿Qué medidas quirúrgicas reducen el sangrado durante la liposucción?
Técnicas como solución tumescente con vasoconstrictor, mínima agresión tisular y control estricto de hemostasia reducen el sangrado. El cirujano debe tener experiencia en casos con anticoagulación.
¿Qué signos de alarma buscar después de la cirugía?
Busque sangrado activo, hematomas que crecen, dolor intenso, mareo o signos de infección. Comuníquese de inmediato si aparecen estos síntomas.
¿Puede continuar con anticoagulantes después de la liposucción?
La reanudación depende del control hemostático y la indicación médica. Normalmente se reanuda cuando el riesgo de sangrado disminuye, siguiendo la recomendación del equipo médico.