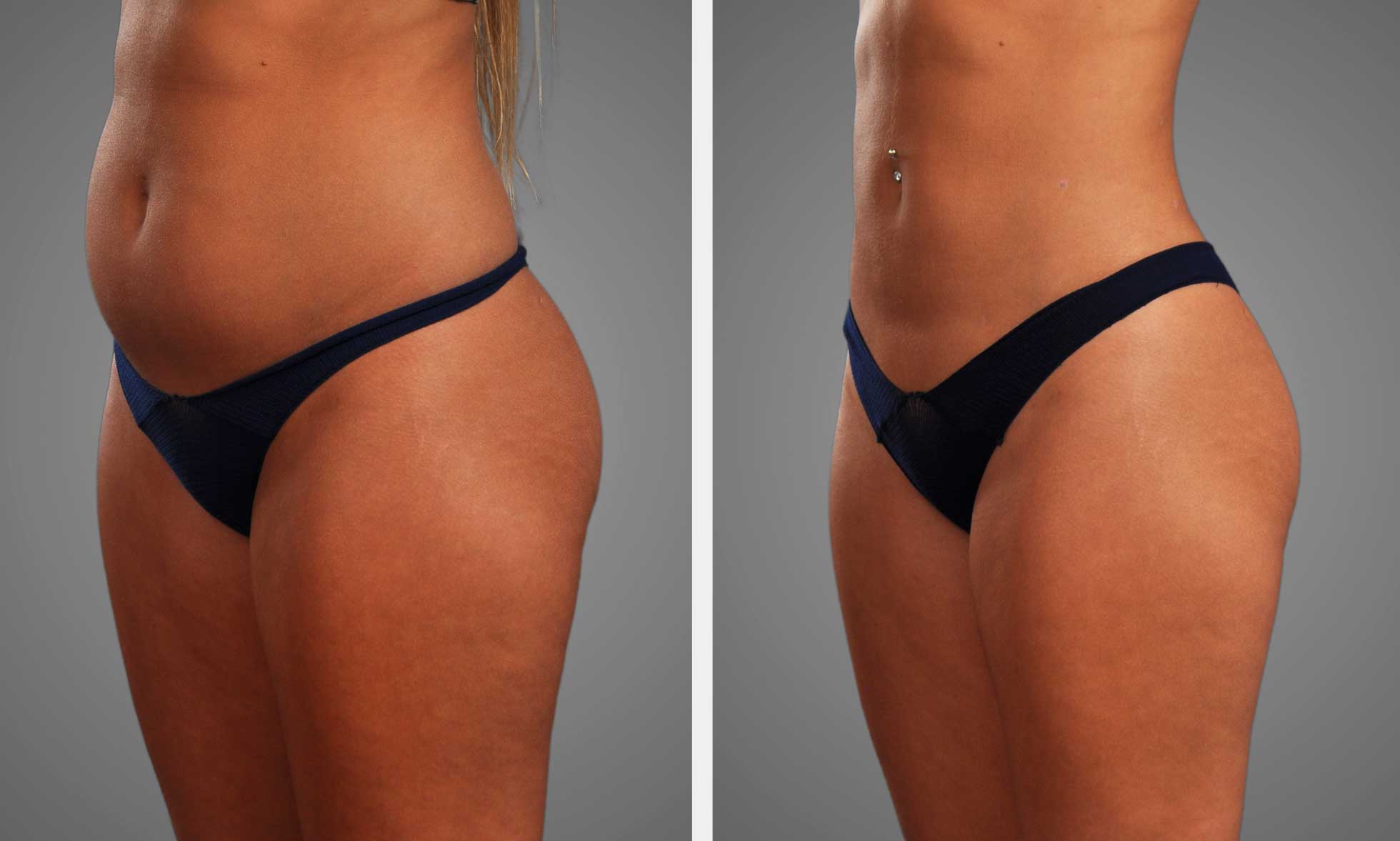
Conclusiones clave
- Evalúa y documenta la asimetría de forma activa usando fotos y notas diarias para identificar cambios y facilitar el diagnóstico. Sigue un protocolo claro de registro y comunica cualquier empeoramiento al cirujano.
- Prioriza la observación y el seguimiento antes de decidir intervenciones invasivas porque la inflamación y la cicatrización pueden restaurar la simetría con el tiempo. Mantén la calma y evita decisiones precipitadas.
- Sigue estrictamente las indicaciones médicas y el cronograma de revisiones, y evita movimientos o actividades que puedan agravar la asimetría. Registra todas las comunicaciones con el equipo sanitario.
- Considera tratamientos no invasivos y procedimientos menores como primera opción en asimetrías leves, y reserva la cirugía de revisión para casos severos o persistentes tras evaluación especializada.
- Integra manejo emocional y expectativas realistas en el plan de cuidado, ofreciendo recursos de apoyo y técnicas de aceptación mientras se evalúan opciones correctivas.
Para prevenir futuras asimetrías, selecciona un cirujano con experiencia comprobada, planifica la intervención detalladamente y respeta las recomendaciones posturales y de recuperación.
Qué hacer ante una asimetría temprana es identificar la causa y actuar según el origen. La asimetría puede venir de postura, tono muscular, problemas de desarrollo o hábitos repetidos. Evaluar con un profesional de salud ayuda a definir opciones como ejercicios específicos, terapia física o ajustes ergonómicos. Intervenciones tempranas suelen ofrecer mejores resultados y reducen el riesgo de complicaciones a largo plazo. A continuación se detallan pasos prácticos y señales de alerta.
Causas Comunes
La asimetría temprana puede tener orígenes múltiples. Antes de pasar a factores concretos, es importante entender que la diferencia entre un lado y otro puede aparecer por genética, enfermedades del desarrollo, hábitos posturales o por intervenciones médicas. Identificar la causa guiará el manejo y las opciones de tratamiento.
Factores del paciente
La estructura corporal y la simetría previa marcan el punto de partida. Algunas personas nacen con diferencias claras entre ambos lados; por ejemplo, las mamas tuberosas son una condición congénita que produce asimetría mamaria evidente desde la pubertad. También hay asimetría idiopática que aparece sin causa aparente y que puede relacionarse con la edad, el sexo o antecedentes familiares.
Distinguir entre asimetría benigna y sintomática es esencial. Una asimetría leve sin dolor ni función alterada suele ser cosmética; otra que acompaña dolor, masa o cambios rápidos obliga a investigar trastornos subyacentes como tumores o infecciones.
Observar signos físicos permite detectar problemas antes de una cirugía. Por ejemplo, la escoliosis cambia la posición del pecho y puede generar diferencias aparentes en volumen y forma. En pediatría, el torneo muscular o parálisis facial temprana puede llevar a asimetrías craneofaciales si no se tratan a tiempo.
Técnica quirúrgica
La técnica empleada influye de forma directa en el resultado estético. En liposucción, la precisión en la extracción de grasa determina la uniformidad; una remoción desigual causa asimetría focal que puede ser difícil de corregir después. En cirugía mamaria, la selección de implantes, el manejo del tejido glandular y la colocación afectan proporciones; cambios hormonales por embarazo o lactancia también agravan las diferencias.
La planificación preoperatoria reduce riesgos. Medidas bilaterales, fotografías y marcaje cuidadoso ayudan a prevenir fallos comunes. Errores técnicos frecuentes incluyen exceso de liposucción en una zona, mala manipulación de tejidos o falta de simetría en suturas, que llevan a asimetría mamaria o facial postoperatoria.
Para asimetrías severas, considerar cirugía maxilofacial u ortognática es apropiado. Estas intervenciones requieren experiencia específica del cirujano para alinear huesos y tejidos y lograr simetría funcional y estética.
Proceso de recuperación
La inflamación y la cicatrización alteran la forma temporalmente. Al principio puede haber hinchazón desigual; con el tiempo la fibrosis y la retracción cicatricial pueden cambiar la simetría final. Registrar la evolución con fotos y mediciones ayuda a decidir si intervenir nuevamente.
Durante la recuperación aparecen síntomas que requieren atención: dolor persistente, parestesias o signos de infección. Estos pueden señalar complicaciones que empeoran la asimetría si no se tratan.
La posición y el movimiento posoperatorio influyen en el resultado. Dormir apoyado siempre sobre un lado, o tener una postura encorvada por escoliosis, puede favorecer asimetría. Corregir hábitos posturales y seguir recomendaciones de terapia física reduce ese riesgo.
¿Qué Hacer?
Ante la detección de una asimetría temprana tras una liposucción, es esencial actuar con método y calma. Lo primero es entender que la observación temprana y la documentación ordenada facilitan el diagnóstico y las opciones de tratamiento, desde medidas conservadoras hasta posibles intervenciones. A continuación, pasos concretos y prácticos para seguir de inmediato.
1. Observar y documentar
Registra diariamente los cambios visibles en la asimetría y cualquier síntoma físico asociado. Toma fotografías con la misma luz, ángulo y distancia; guarda la hora y la posición del cuerpo en cada toma. Anota dolor, calor, entumecimiento, o cambios en la textura de la piel, y si notas drenaje o hematomas nuevos. Identifica patrones de mejora o empeoramiento para facilitar el diagnóstico diferencial; por ejemplo, si la asimetría empeora al estar de pie o mejora con reposo. Prepara una tabla comparativa que muestre fecha, foto, síntoma principal y gravedad para presentar al especialista.
2. Comunicar con el cirujano
Contacta al cirujano ante cualquier anomalía o molestia significativa. Describe con precisión la localización, la intensidad del síntoma y la evolución temporal; menciona si hubo fiebre o signos inflamatorios. Solicita instrucciones claras sobre maniobras a evitar, medidas inmediatas y atención urgente si procede. Mantén un registro escrito o por correo de todas las comunicaciones, incluyendo fechas y recomendaciones; esto ayuda si se requiere una segunda opinión o una revisión legal.
3. Seguir indicaciones
Cumple estrictamente con las recomendaciones médicas postoperatorias para evitar complicaciones que agraven la asimetría. Aplica vendajes, cremas o prendas de compresión según las indicaciones y evita actividades que aumenten la presión en la zona tratada. Revisa el cronograma de consultas y asegúrate de asistir puntualmente; la evaluación clínica y ultrasonidos pueden ser necesarios para descartar seromas u otras complicaciones. Mantener un peso estable y evitar cambios bruscos ayuda a preservar los resultados.
4. Considerar masajes
Evalúa si los masajes linfáticos son adecuados; un profesional con experiencia puede reducir inflamación y ayudar a uniformar tejido. Sigue técnicas recomendadas y evita fricciones fuertes en zonas sensibles. Observa la respuesta tras varias sesiones y anota cualquier molestia nueva; si aparece dolor intenso o cambios adversos, suspende y consulta.
5. Paciencia activa
Reconoce que la asimetría puede mejorar con el tiempo; mantén seguimiento constante sin precipitar soluciones invasivas. Consulta con especialistas si persisten dudas; una segunda opinión puede aclarar opciones como rellenos, láser o una intervención quirúrgica correctora.
Opciones Correctivas
Las opciones correctivas abarcan tratamientos quirúrgicos y no quirúrgicos para corregir asimetrías faciales y corporales tras una liposucción. La elección depende de la severidad, de la anatomía previa y de las expectativas del paciente; la planificación detallada y la comunicación clara con el profesional reducen riesgos y ajustan la intervención a cada caso.
Tratamientos no invasivos
- Rellenos dérmicos (ácido hialurónico, hidroxiapatita)
- Radiofrecuencia y ultrasonido focalizado
- Láseres para textura y retracción cutánea
- Terapias físicas: drenaje linfático y fisioterapia
- Mesoterapia y microinyecciones para mejorar calidad cutánea
Estos tratamientos pueden ser eficaces en asimetrías leves y en irregularidades superficiales. En casos de pequeñas depresiones o diferencia mínima de volumen, un relleno temporal puede equilibrar perfiles y dar tiempo para ver la evolución. La eficacia disminuye si existe pérdida importante de tejido o cicatrización profunda; entonces la mejora será parcial.
Se debe medir la respuesta del paciente durante varias sesiones, con fotografías estandarizadas y mediciones en centímetros. Si tras 2–3 sesiones no hay mejora clara, conviene revaluar opciones. Limitar estas técnicas a casos sin complicaciones graves protege al paciente de retrasar una solución definitiva.
Procedimientos menores
- Retoques con anestesia local para correcciones puntuales
- Injerto de grasa (lipoinjerto) para igualar volúmenes
- Pequeñas escisiones cutáneas o lipoaspiración selectiva adicional
- Uso de materiales de relleno semipermanentes en zonas seleccionadas
La solución con anestesia local permite corregir irregularidades sin ingreso hospitalario y con recuperación corta. El injerto de grasa ofrece una opción natural para restituir volumen; su supervivencia es variable y puede requerir sesiones repetidas. Los procedimientos ambulatorios acortan plazos y reducen riesgos, pero requieren diagnóstico preciso: infección, fibrosis o mala vascularización cambian la idoneidad. Elegir esta vía implica evaluar el tejido, la calidad de la piel y las expectativas del paciente.
Cirugía de revisión
- Indicada en asimetría significativa o síntomas persistentes que afectan función o estética
- Requiere planificación quirúrgica detallada y análisis del historial operatorio
- Riesgos: infección, hematoma, cicatrización anómala, cambios de sensibilidad
- Criterios claros: diferencia volumétrica medible, deformidad estructural o fracaso de métodos menos invasivos
La cirugía de revisión suele ofrecer resultados más permanentes, pero con recuperación más larga y riesgo quirúrgico mayor. Emplear tecnología avanzada (imágenes 3D, simulación, planificación virtual) ayuda a anticipar resultados y a minimizar errores. Discutir complicaciones y alternativas antes de operar es imprescindible. A veces es necesario combinar técnicas: por ejemplo, corregir estructuras profundas con cirugía y matizar superficie con rellenos o láser. La permanencia del resultado depende de la técnica, la biología del paciente y hábitos de vida, por lo que se debe abordar el plan integral de cuidado.
El Factor Psicológico
La asimetría temprana tras una liposucción no es solo un asunto físico; tiene repercusiones emocionales concretas que conviene reconocer desde el inicio antes de pasar a correcciones técnicas. Entender qué siente el paciente, cómo procesa esa experiencia y qué recursos necesita ayuda a planear un abordaje integral.
Manejo de expectativas
Definir metas claras y realistas evita frustraciones posteriores. Explicar que la simetría perfecta rara vez es alcanzable y que siempre existe la posibilidad de asimetría residual, incluso tras procedimientos correctivos, ayuda a ajustar la visión del resultado final. Comparar la “simetría ideal” con resultados alcanzables mediante ejemplos clínicos: antes/después con variación mínima, casos que requirieron retoque y casos en los que la corrección fue parcial. Comunicar qué se puede esperar en tiempos (por ejemplo, cambios visibles tras 3–6 meses) y límites técnicos reduce la ansiedad.
Ayudar al paciente a distinguir entre deseos estéticos y realidades biológicas facilita decisiones informadas. Fomentar diálogo abierto sobre expectativas y temores, y promover preguntas específicas sobre riesgos y posibles resultados, establece confianza y minimiza malentendidos.
Impacto emocional
La asimetría puede afectar la autoimagen y la confianza. Pacientes reportan ansiedad, irritabilidad, evitación social o baja autoestima. Evaluar signos de malestar: insomnio, rumiación sobre la apariencia, evitación de espejos o ropa ajustada. Hay evidencia que vincula simetrías físicas con factores psicológicos, lo que sugiere relaciones causales entre cómo percibimos nuestro cuerpo y cómo sentimos.
Algunos hallazgos neuropsicológicos aportan contexto: el lenguaje suele procesarse mejor en el hemisferio izquierdo y las emociones negativas en el derecho; procesos emocionales son más rápidos en el campo visual derecho en personas no psicópatas. En trastornos con lateralización atípica, como ciertos rasgos psicopáticos, la asimetría auditiva y la lateralización lingüística cambian, y también se observan alteraciones en circuitos prefrontal-hipocampales que afectan regulación afectiva. Estos datos muestran que la respuesta emocional ante cambios corporales tiene base cerebral compleja, y que la evaluación clínica puede beneficiarse de esta perspectiva.
Promover resiliencia: ejercicios simples de aceptación, respiración y mindfulness ayudan a reducir rumiación. Reforzar experiencias de autoeficacia, como actividades físicas graduales o terapias ocupacionales, mejora la adaptación.
Apoyo necesario
- Línea directa con el equipo médico para dudas inmediatas.
- Referencia a psicólogo/a especializado en imagen corporal.
- Grupos de apoyo en persona o en línea moderados por profesionales.
- Recursos escritos: guías breves sobre aceptación y autocuidado.
- Apps de mindfulness y seguimiento del estado de ánimo.
Recomendar actividades que refuercen autoestima: ejercicio moderado, hobbies creativos, contacto social seguro. Motivar expresión emocional abierta y buscar ayuda si hay signos de depresión o ansiedad persistente. Proveer una lista clara de contactos y recursos prácticos para manejo psicológico.
Prevención Futura
Prevenir asimetrías tempranas exige una estrategia clara que combine selección del equipo médico, prácticas cotidianas y seguimientos activos. A continuación se detallan pasos prácticos y medidas basadas en evidencia para reducir riesgos y detectar problemas a tiempo.
Guía de buenas prácticas para minimizar el riesgo de asimetría en futuras liposucciones
Planificación preoperatoria con fotos y mediciones. Use imágenes desde varios ángulos y medidas en centímetros para marcar zonas de extracción. Evite planes basados solo en estimaciones visuales; apoye la decisión con mapeo cutáneo y valoraciones de volumen. Durante la cirugía, prefiera técnica por planos y retire grasa en pasos controlados, con revisión constante de simetría. Postoperatorio: compresión adecuada según zona y peso, hidratación (al menos 2 litros de agua al día) para ayudar a eliminar toxinas y nutrir tejidos. Incluya ejercicios de movilización leve a las 48–72 horas según tolerancia para evitar retracciones desiguales. Si hay duda de irregularidades, planifique corrección menor a los 3–6 meses, cuando la inflamación aguda ha cedido.
Selección cuidadosa del cirujano y verificación de experiencia en casos de asimetría
Verifique credenciales, experiencia específica en asimetrías y portafolio con casos antes y después. Pregunte por número de cirugías similares y complicaciones reportadas. Solicite referencias y, si es posible, hable con pacientes previos. Compruebe que el cirujano trabaja con un equipo multidisciplinario: enfermería experta, fisioterapeuta y, en casos pediátricos, terapeutas ocupacionales. Busque centros que documenten seguimientos a 6 y 12 meses para evaluar resultados y abordar retoques si es necesario.
Mantén una postura adecuada y sigue indicaciones posturales para prevenir problemas funcionales
Siga instrucciones de postura desde el postoperatorio inmediato: evitar torsiones, mantener alineación neutra de la columna y usar soportes si se indican. En bebés, la terapia de posicionamiento durante el sueño previene deformación posicional del cráneo; la prevención de plagiocefalia posicional es crucial en las primeras 6–8 semanas. En adultos, corrija hábitos en el trabajo y sueño para evitar tensiones unilaterales que puedan inducir asimetría.
Realiza controles periódicos para la detección temprana de anormalidades o complicaciones
Programe revisiones a la semana, al mes, a los 3 y 6 meses. En lactantes, la evaluación de la postura corporal y la forma del cráneo debería ser práctica estándar en los primeros meses de vida. Use tests funcionales simples y, de ser necesario, imágenes. Intervenga temprano con entrenamiento en posición prona y estimulación cuando el lado está descuidado; la neuroplasticidad permite cambios motores y nuevas sinapsis. Considere manejo según Bobath para corregir rotación preferida de la cabeza y fortalecer músculos laterales del tronco.
Perspectiva Profesional
Un diagnóstico preciso es la base de cualquier intervención ante una asimetría temprana. Definir con claridad los criterios diagnósticos —por ejemplo, desviación de la línea media mayor a 2 mm, discrepancias en altura mandibular o diferencias en volumen facial— permite distinguir entre variaciones normales y patologías que requieren acción. El uso sistemático de herramientas como fotografías estandarizadas, radiografías panorámicas, teleradiografías laterales y cefalometría, y la incorporación de imágenes 3D o escaneo intraoral aportan datos objetivos. Estos datos sirven para planear y medir cambios, y para documentar la evolución con métricas reproducibles.
La experiencia profesional reduce el riesgo de error y mejora la prevención y corrección. Un ortodoncista con formación en asimetrías sabe leer patrones: si la causa es dentaria, es más probable que un tratamiento ortodóntico sea suficiente; si existe una malformación ósea o una condición genética, puede ser necesaria cirugía ortognática o intervención de otras especialidades. La experiencia también ayuda a decidir cuándo adoptar medidas conservadoras, como terapia funcional en niños, frente a opciones más invasivas en adultos. Ejemplo: un paciente con mordida cruzada unilateral y desviación mandibular leve puede beneficiarse primero de expansores y mecanismos de corrección antes de evaluar cirugía.
La evaluación integral del paciente mejora resultados y reduce complicaciones. Evaluar antecedentes médicos, desarrollo facial, hábitos orales, salud periodontal y función masticatoria aporta un panorama completo. La inclusión de pruebas funcionales —electromiografía masticatoria o análisis de la oclusión— detecta compensaciones musculares que afectan la estabilidad a largo plazo. Trabajar en equipo con odontólogos generales, cirujanos maxilofaciales, fonoaudiólogos y, cuando es pertinente, genetistas, garantiza planes personalizados. Un caso práctico: para una asimetría causada por hemihipertrofia facial, la coordinación entre cirujano y ortodoncista define cuándo y cómo mover dientes antes o después de la cirugía para lograr mejor simetría.
La actualización continua en técnicas y protocolos optimiza la simetría y la satisfacción. El uso de imágenes 3D, planificación virtual y guías quirúrgicas mejora la previsibilidad; conocer protocolos de carga quirúrgica y de anclaje temporal óseo permite opciones menos invasivas. Mantenerse informado sobre estudios que comparan resultados de ortodoncia aislada frente a ortodoncia más cirugía ayuda a aconsejar mejor a pacientes. También hay opciones no invasivas útiles a corto plazo: ejercicios faciales guiados por profesionales, terapia miofuncional y técnicas estéticas temporales como maquillaje corrector o rellenos leves para balancear proporciones mientras se planifica un tratamiento definitivo.
Conclusión
La detección temprana de una asimetría facial o corporal mejora las opciones de cuidado y el resultado. Actuar rápido permite evaluar la causa, usar terapias físicas o ejercicios y consultar a un profesional si hay duda. En muchos casos, ejercicios guiados, ajustes posturales y seguimiento regular reducen la diferencia en semanas o meses. Para casos más marcados, tratamientos médicos o quirúrgicos ofrecen cambios claros y medibles. El apoyo emocional y la comunicación con un terapeuta o grupo ayudan a reducir la carga psicológica. Mantener buenos hábitos posturales y revisiones periódicas previene recurrencias. Revisa tus síntomas, anota cambios y busca una cita con un especialista si notas progresión o dolor.
Preguntas frecuentes
¿Qué es una asimetría temprana?
Una diferencia visible en forma, tamaño o función que aparece en etapas iniciales del desarrollo. Puede afectar rostro, postura o extremidades y requiere evaluación para determinar la causa.
¿Cuándo debo consultar a un profesional?
Consulta si la asimetría es evidente, empeora o causa dolor. También busca ayuda si afecta el movimiento, la respiración o la autoestima. La detección temprana mejora el resultado.
¿Qué pruebas suelen pedir los especialistas?
Pueden solicitar examen físico, fotos seriadas, radiografías o ecografías. En algunos casos, se realizan pruebas ortopédicas, neurológicas o genética según la sospecha clínica.
¿Cuáles son las opciones correctivas no quirúrgicas?
Fisioterapia, ejercicios dirigidos, ortesis, terapia miofuncional o vigilancia activa. Estas opciones buscan mejorar función y simetría sin cirugía.
¿Cuándo es necesaria la cirugía?
Se considera si la asimetría causa limitación funcional importante, dolor persistente o no mejora con tratamientos conservadores. La evaluación por especialistas decide el momento adecuado.
¿Cómo afecta la asimetría temprana a la salud mental?
Puede generar ansiedad, baja autoestima o retirada social. El apoyo psicológico y la intervención precoz reducen el impacto emocional y mejoran la adaptación.
¿Qué medidas preventivas puedo tomar?
Detección temprana, seguimiento regular, ejercicios posturales y buscar ayuda profesional ante cambios. La prevención depende de la causa y del control a tiempo.